近年、日本人では「糖尿病が強く疑われる方」が約1100万人と推計されており、増加傾向です。初期には自覚症状はほとんどありませんが、血糖値が高い状態が続くと、さまざまな合併症が起こるため、早期発見と早期治療が大切です。
糖尿病とは
糖尿病とは、慢性的に血糖値が高くなる病気です。血糖値の高い状態が続くと、神経障害・腎症・眼の網膜症・心筋梗塞・脳卒中など、さまざまな糖尿病性合併症が起こり、生活の質(QOL)が低下し、合併症によっては命に関わることもあります。
糖尿病治療で目指すのは、適切な治療を継続することで、糖尿病のある人が「糖尿病のない人と変わらない寿命とQOL」を実現することです。
将来糖尿病にならないか心配な方、糖尿病の治療を続けていてもなかなか良くならない方、1型糖尿病で専門的な治療を必要とする方、他の疾患の手術に向けて治療強化が必要な方、化学療法やステロイドなど薬剤により血糖コントロールが悪化した方など、幅広く対応致します。どうぞお気軽にお尋ねください。
糖尿病治療の目標
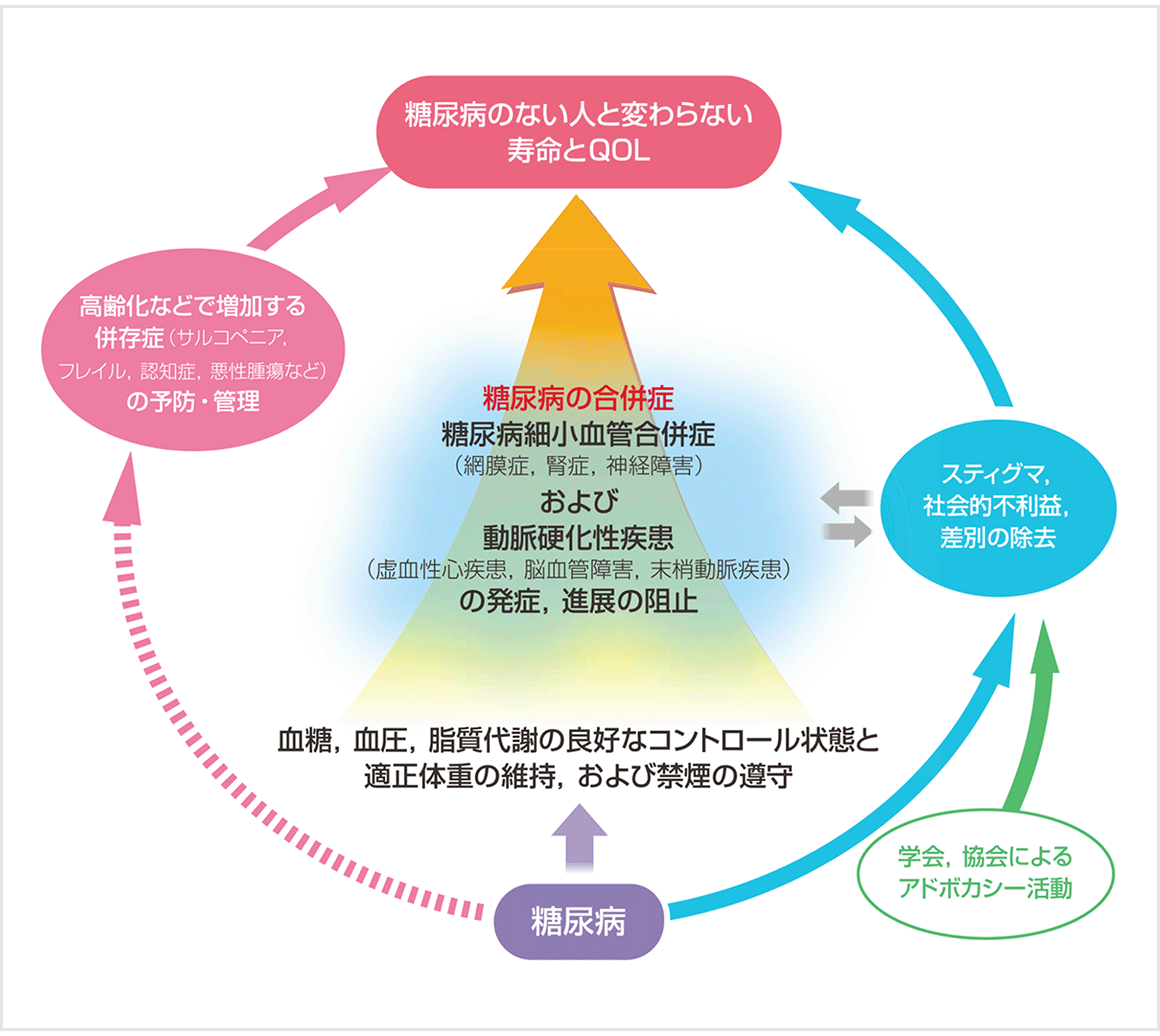
[日本糖尿病学会 糖尿病治療ガイドより改変]
当院における糖尿病診療の特徴
1、 院内でHbA1c迅速検査が可能です。
糖尿病の方で、血糖コントロールの指標となるHbA1cを院内で検査し、すぐに結果がでます。当日、検査結果をもとに治療方針の決定や薬の調整が可能です。また、患者様の状態にあわせて、腕に貼りつけることで24時間血糖値をモニタリングできるリブレセンサー(2週間のリアルタイムの血糖値チェック)が使用可能です。
2、 糖尿病専門医による確かな診療を提供します。
糖尿病専門医・指導医の資格を有しており、豊富な臨床経験を活かした専門性の高い医療を提供します。糖尿病治療の3本柱は食事療法、運動療法、薬物療法ですが、その中でも糖尿病治療薬は多岐にわたります。患者様おひとりひとりの病態や、合併症、ライフスタイルに合わせて、最適な治療プランを提案します。特にご高齢の方では、年齢や体力、合併症に配慮した治療を心がけています。糖尿病診療において重要なことは合併症の予防とその早期発見・進行抑制です。精度の高いエコー機器とエコー専属技師を配置しており、頸部血管エコーで動脈硬化の様子を確認したり、心臓、肝臓、膵臓などの評価が可能です。合併症の評価・治療については、必要に応じて近隣の医療機関とも連携します。糖尿病だけではなく、高血圧、脂質異常症、慢性腎不全、慢性心不全、感染症など、総合的に診療します。
3、患者さんが主役の糖尿病治療
糖尿病は治す病気というより、日常生活の中で上手に付き合っていく病気です。特に食事療法や運動療法は、最初から完璧を目指すと続かないことも多いので、できることから少しずつ取り組むことが大切です。体重やHbA1cなどの推移を定期的に確認し、これらの値が目標に近づくと、患者さんにとって大きな励みとなり、それが継続に繋がります。また、生活習慣が良くなることで、治療薬を減らせる場合もあります。
ご家族など、周囲の理解やサポートがあると治療を続けやすくなるので、ご家族とのご来院も検討ください。
当院では「患者さんが主役の糖尿病治療」を意識し、おひとりおひとりの生活や状態に合った治療を行い、サポートします。
糖尿病の基礎知識
糖尿病とは、血液の中の「グルコース濃度=血糖値」が高くなる病気です。膵臓から分泌されるインスリンというホルモンがグルコース濃度を調節しますが、
- 膵臓からのインスリン分泌が悪い「インスリン分泌不全」
- 肥満など何らかの原因でインスリン効きにくい「インスリン抵抗性」
があると、血糖値が下がりにくくなります。
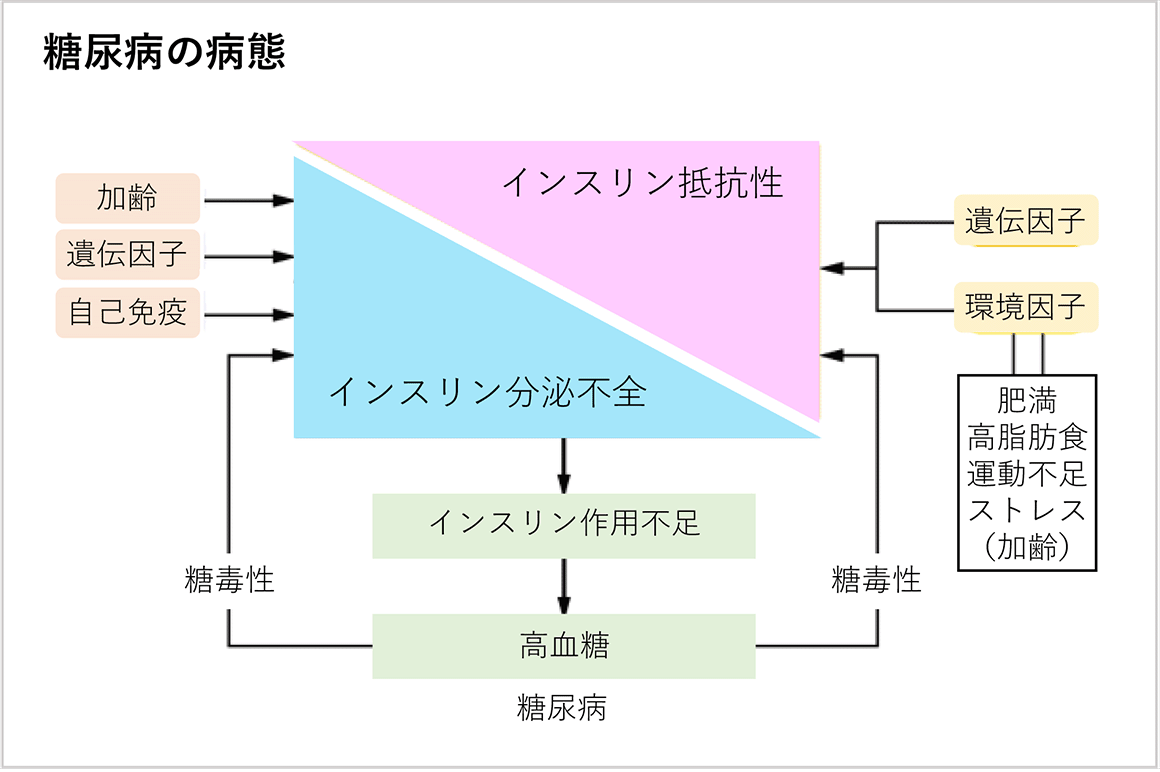
高血糖の状態が長く続くと、眼の網膜症(視力低下、失明の原因疾患第3位)、腎機能障害(糖尿病性腎症は透析の原因疾患の第1位)、神経障害(両足先のしびれ・疼痛、足の潰瘍、起立性低血圧などの症状)を発症し、心筋梗塞、脳卒中など生命に関わる疾患のリスクも高くなってしまいます。
糖尿病を発症後、初期には症状がほとんどありませんが、高血糖が持続すると気付かないうちに合併症が進行してしまいます。症状がないからと放っておくのではなく、健診などで血糖異常を指摘された方も早期に受診することをおすすめします。
糖尿病の診断
糖尿病型の血糖値+HbA1c6.5%以上を満たす場合、糖尿病の診断となります。
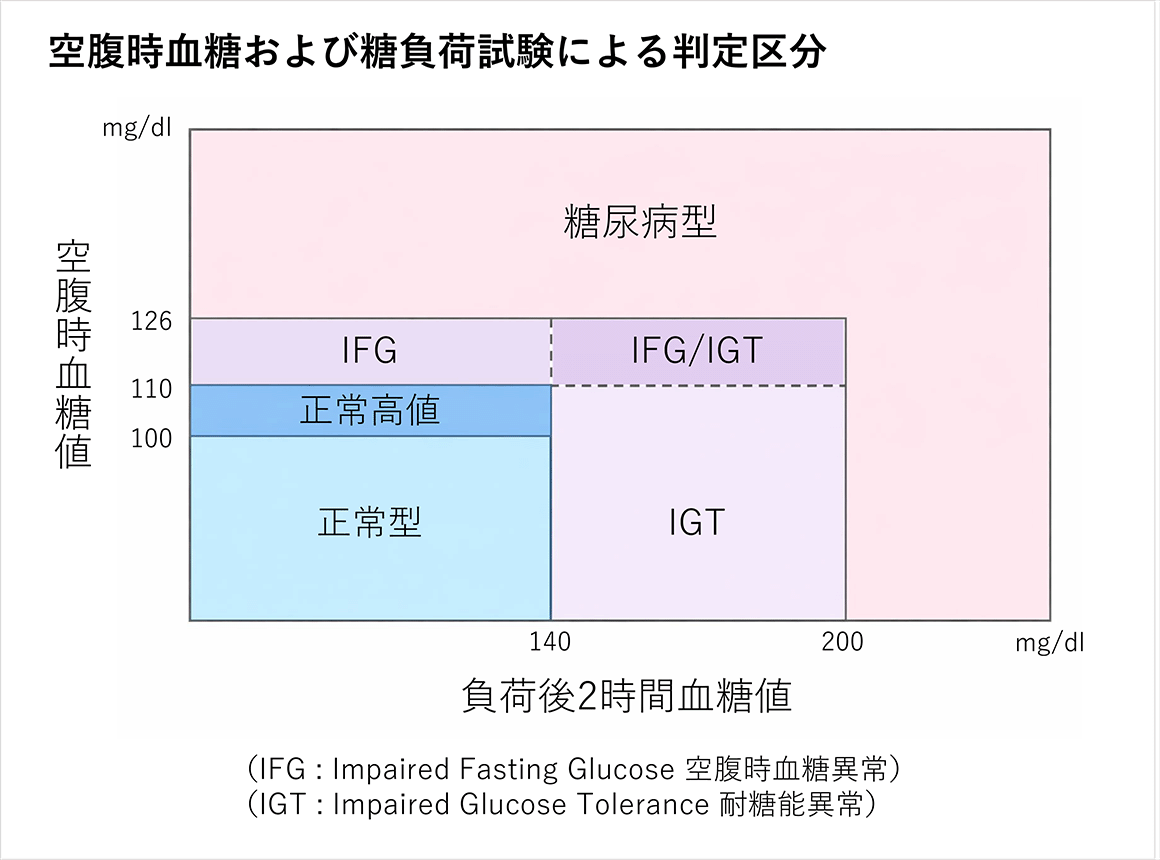
〔日本糖尿病学会 編・著:糖尿病治療ガイドより改変〕
2型糖尿病
2型糖尿病は、生活習慣と深く関係する病気です。食べすぎや運動不足、体重増加、睡眠不足やストレス、喫煙・飲酒などの生活習慣が重なると、インスリンの効きが悪くなり(インスリン抵抗性)、血糖値が上がりやすくなります。
この段階ですぐに糖尿病になるわけではありません。体はまず、膵臓がインスリン分泌量を増やすことで「インスリン抵抗性」によるインスリン需要を補おうとします。そのため、血糖値はしばらく正常に保たれます。
しかし、インスリン抵抗性が長く続くと、膵臓は過剰なインスリン分泌を長期間強いられることになり、次第に疲れてしまい、インスリン分泌能が低下します。こうしてインスリン抵抗性をインスリン過剰分泌でカバーができなくなったとき、血糖値が上がりはじめ、2型糖尿病を発症するのです。
実際、糖尿病と診断された時点で、膵臓が疲弊してしまい、すでにインスリン分泌能がかなり低下していることも珍しくありません。
また、日本人はもともと欧米人に比べてインスリンを分泌する力が弱い人種であるため、必ずしも肥満でなくても、加齢とともに2型糖尿病を発症する人が多いことも特徴です。
耐糖能異常・糖尿病の経過中の膵インスリン分泌能

World J Diabetes.2015 Feb 15;6(1):109–124.より改変
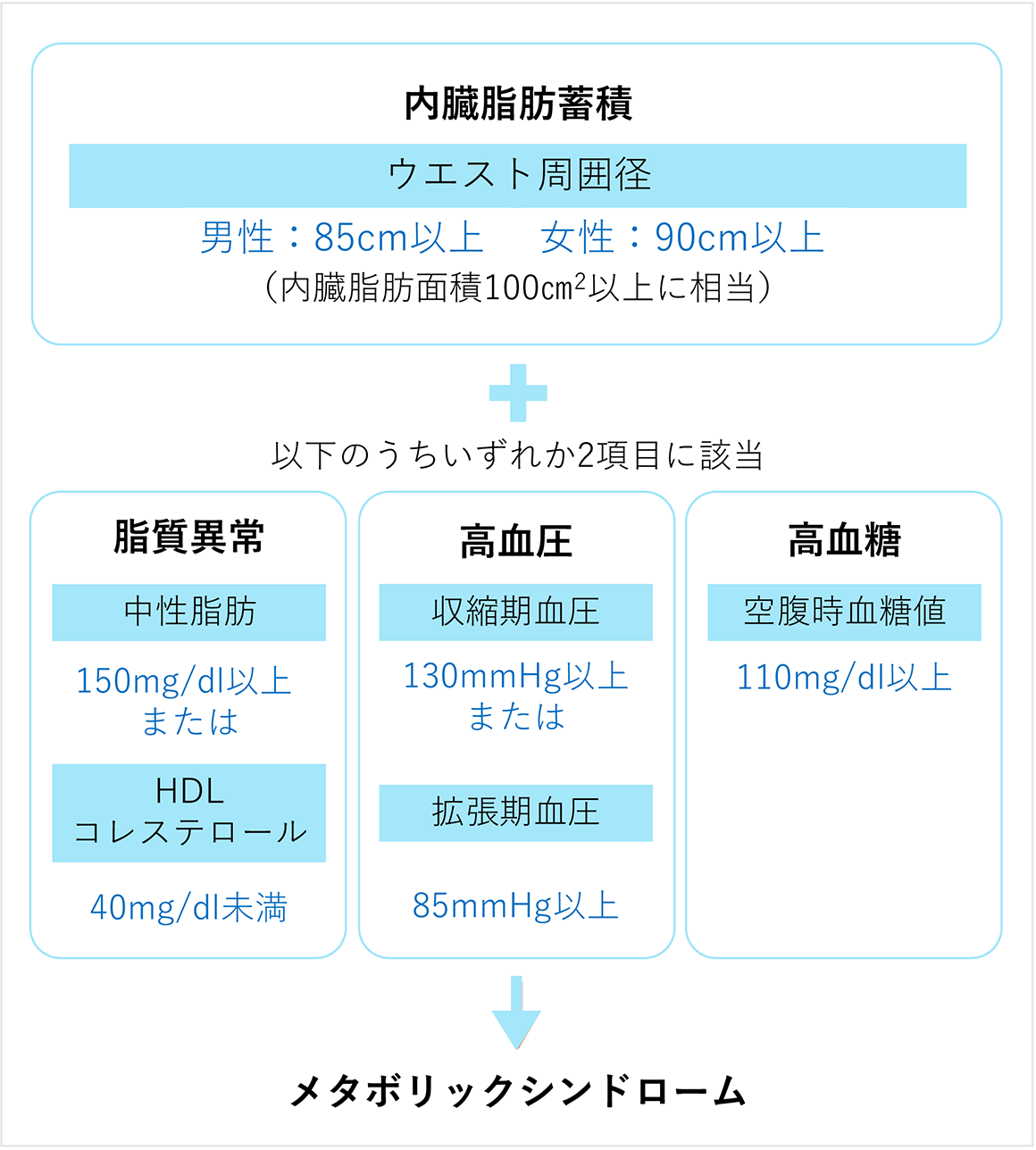
内臓脂肪とメタボリックシンドローム
お腹の中につく内臓脂肪は、単なる脂肪ではなく、体に慢性炎症を起こし、ホルモンバランスを崩してしまいます。内臓脂肪が増えるとインスリン抵抗性が強くなり、血糖値だけでなく、中性脂肪やLDLコレステロール、血圧も上がりやすくなります。
そのため、高血糖・高血圧・脂質異常が同時に起こりやすく、メタボリックシンドロームと診断されます。
内臓脂肪が減るとインスリン抵抗性が改善し、血糖・血圧・脂質など全身の代謝が良くなるので、内臓脂肪を減らすことは、2型糖尿病、生活習慣病の治療において非常に大切なポイントです。
合併症について
血糖値が高い状態が長く続くと、全身の血管が傷ついてしまいます。細い血管では、網膜症・腎症・神経障害、大きな血管では、心筋梗塞・脳梗塞・下肢動脈疾患のリスクが高まります。高血糖が続くことで、活性酸素が増え、血管内皮が傷ついて炎症・動脈硬化が引き起こるためです。しかし、早期に治療を開始し、良好な血糖コントロールを維持できれば、これらの合併症を防ぐことができます。
2型糖尿病は、早く見つけて適切に治療すれば、合併症を予防し、健康寿命を維持できます。当院では、専門医が患者さんおひとりおひとりに合わせて目標値や治療計画を定め、生活習慣のサポート、薬物療法を行います。
1型糖尿病
1型糖尿病は、何らかの原因によって、インスリンを分泌する膵臓のβ細胞が破壊され、インスリンがほとんど分泌されなくなってしまう病気です。
自己免疫の異常により、比較的若い世代で発症することが多く、すぐに入院して治療する必要がある場合が多いです。
2型糖尿病とは治療方針が異なり、詳細については、こちらをご覧ください。
治療について
2型糖尿病の治療は、①食事療法 ②運動療法 ③薬物療法(内服薬・注射)の3つを組み合わせて行います。目標は「血糖値が良い状態を保ち、合併症を防ぐこと」であり、治療を継続することがなにより大切です。患者さんごとに目標を設定し、それに合わせて治療を行っていきます。
① 食事療法
食事は血糖値に大きく影響します。バランスの良い食事を、適量・規則正しくとることが基本です。当院では、糖尿病診療ガイドラインに基づき、身長と目標BMIから算出した目標体重に、日常生活の中での活動量に応じたエネルギー係数(目安:軽い労作25〜30 kcal/kg、通常30〜35 kcal/kg)を掛けて、1日の総摂取エネルギーを設定します。肥満の方では、減量するためにエネルギー制限が有効とされており、個別に食事療法を提案します。
一方で、高齢者や低栄養のリスクがある方は、さらなるフレイル(身体機能の低下や心身の衰え)を引き起こさないよう、適切な食事摂取をおすすめします。
今すぐできることとして、食べすぎを控えること、野菜など食物繊維を多く摂ること、間食や揚げ物・菓子パン・バターなどを控えめにすること、などがあげられます。
② 運動療法
運動はインスリンの効きを良くし、血糖値を下げる効果があります。また、内臓脂肪が減り、血圧や脂質も改善するため、生活習慣病全体の予防につながります。また、循環器疾患やガン、加齢に伴う生活機能の低下、認知症、転倒などのリスクを下げることも知られています。
ウォーキングやジョギングなどの有酸素運動を行うと、筋肉への血流が増えるため、筋細胞にブドウ糖が取り込まれやすくなり、血糖値が下がります。この効果は運動直後から出るため、即効性があり食後の高血糖に有効です。また、筋力トレーニングなどで筋肉量が増えると、糖を取り込む組織が増えるため、血糖値がより良くなり、長期的な血糖管理に有利に働きます。減量や血糖改善効果を持続させるためには、定期的・継続的な運動が大切です。
階段を使う、通勤で歩く距離を増やすなど、毎日少しずつ始めやすいことから始めてください。万歩計やスマートフォンで記録することは、継続に繋がります。
合併症によっては、運動療法が勧められない場合があり、詳しくは医師にご相談ください。
③ 薬物療法
2型糖尿病の原因には、インスリン抵抗性とインスリン分泌不全があります。当院ではまず、血糖、体格、生活習慣、年齢、合併症などを丁寧に評価し、その方の病態に合った薬剤を選択します。現在、糖尿病の治療薬は多岐にわたり、作用や特徴もさまざまです。また、注射薬ではインスリン製剤のほか、インクレチン関連薬(GLP-1受容体作動薬、GLP-1/GIP受容体作動薬)という、血糖改善と減量効果に加えて、心疾患・腎疾患に対して保護的に作用する薬剤も広く用いられるようになりました。薬剤はそれぞれ異なる作用で血糖値を改善するため、1種類で効果が十分でない場合は複数を組み合わせて治療します。当院では、「その方の病状・生活背景・目標に合った治療」を大切に、安心して継続してもらえる治療を行います。
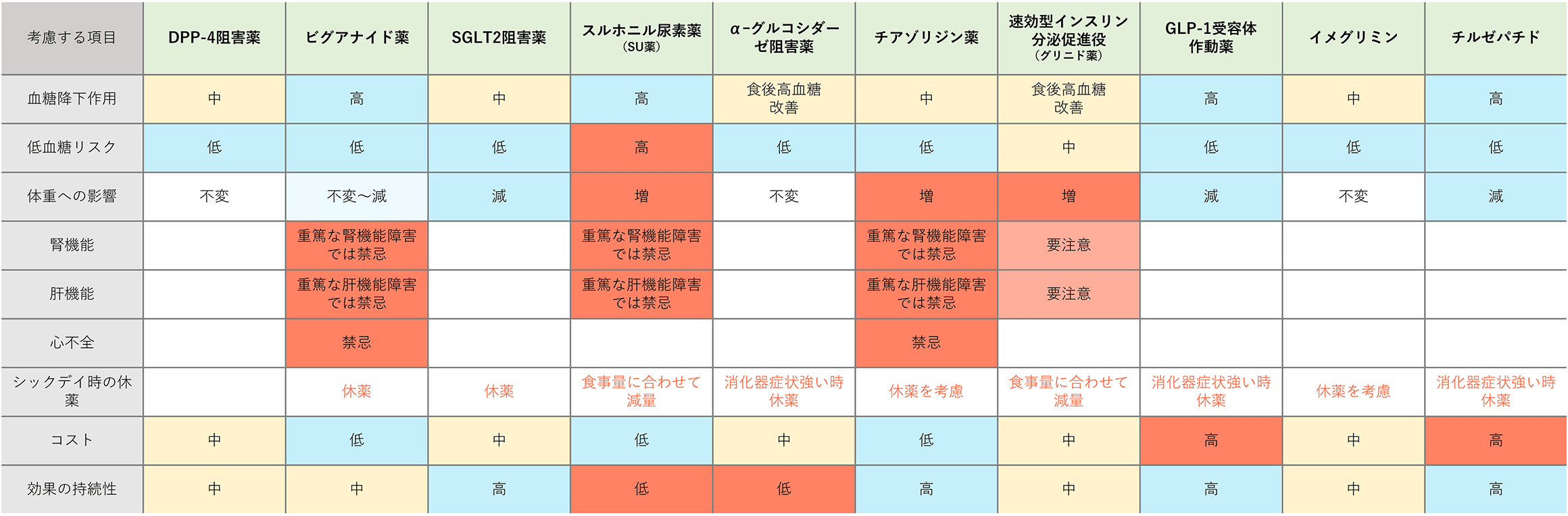
糖尿病治療薬の種類と特徴
※横にスクロールします
糖尿病治療におけるコントロール目標

日本糖尿病学会 編・著:糖尿病治療ガイドより改変
糖尿病治療の費用の目安について
糖尿病治療の費用は内服薬を使用しているか、注射薬を使用しているか、血糖測定をしているかなどによって異なります。
詳しくはリンクをご参照ください。
糖尿病治療でお悩みの方へ
糖尿病は継続的に治療を行うことが大切です。生活習慣が良くなり体重が減ると薬物治療を減らせることがありますが、一度良くなったからと治療を中断してしまうと、その間の高血糖が合併症を引き起こしてしまうことに繋がりかねません。当院では、これまでの治療経過を大切にしながら、納得して続けられる治療方針を一緒に考えていきます。治療方針について不安があるといった理由で転院をお考えの方も、どうぞお気軽にご相談ください。