当院は内分泌専門医による診療を行っており、甲状腺疾患(バセドウ病・橋本病・甲状腺機能異常・甲状腺結節)をはじめ、下垂体・副甲状腺・副腎などの内分泌疾患にも対応しています。内分泌疾患では、動悸・体重変化・むくみ・疲れやすさ・発汗異常などさまざまな症状が現れますが、血液検査やホルモン検査を行うことで診断が可能です。
当院では、甲状腺疾患、下垂体・副甲状腺・副腎などの内分泌疾患について内分泌専門医が診療しています。これらの臓器は、糖代謝、脂質代謝、血圧、骨などに関わる重要なホルモンを分泌します。異常があると、全身にさまざまな症状が現れることがあり、心疾患や糖尿病、更年期障害、うつ病など、別の病気と間違われることも少なくありません。そのため、内分泌疾患でないかを確認するために、専門医の診断を受けることが大切になります。
甲状腺疾患
甲状腺について
甲状腺は首の前側、喉仏の下にある小さな臓器です。栄養素を分解・代謝して、生きるために必要なエネルギーを作り、体温を保ちます。神経系や心臓、肝臓、骨、筋肉に至るまで全身の臓器や細胞に作用する甲状腺ホルモンを作ります。甲状腺ホルモンが多すぎても少なすぎてもよくなく、ホルモンが過剰になると新陳代謝が激しくなります。またホルモンが不足すると元気がなくなります。甲状腺の病気は女性の方が多く、首の腫れ、動悸、体重変化、だるさ、むくみなどがあれば甲状腺検査を受けることをおすすめします。
主な甲状腺疾患
甲状腺の病気には主に3つのタイプがあり、①甲状腺ホルモンが過剰になる甲状腺中毒症、②甲状腺ホルモンが不足する甲状腺機能低下症、③甲状腺のしこりや腫瘍、です。
①甲状腺ホルモンが過剰になる甲状腺中毒症
甲状腺ホルモンが血液中に増加する甲状腺中毒症には、甲状腺ホルモンがたくさん作られて分泌される甲状腺機能亢進症と、甲状腺の破壊により甲状腺ホルモンが血中に漏れる破壊性甲状腺炎があります。
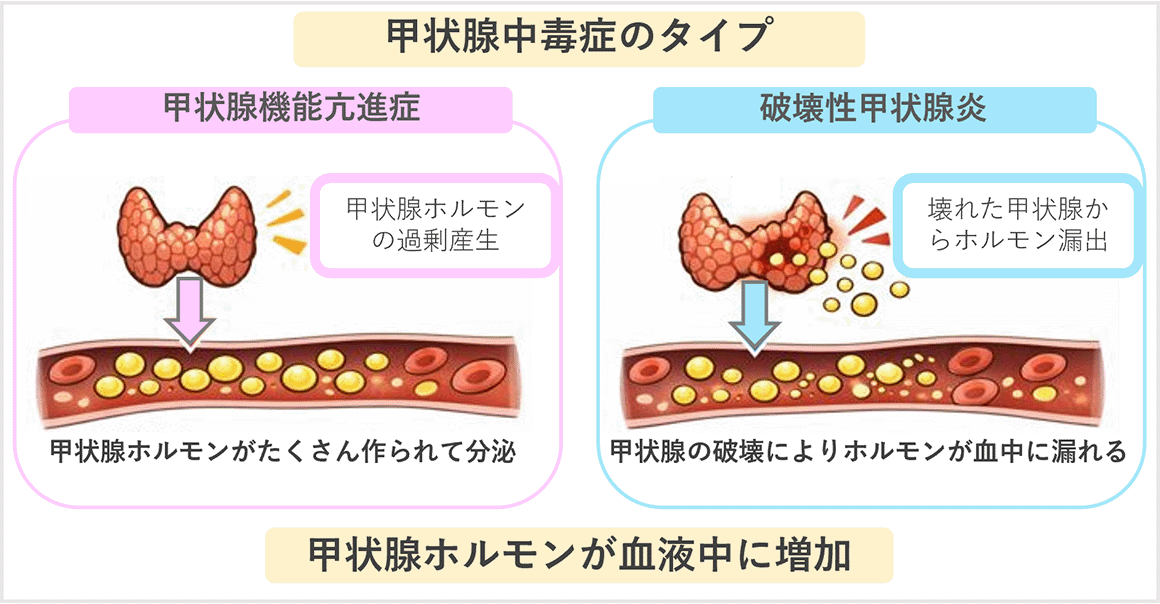
甲状腺機能亢進症
バセドウ病
甲状腺機能亢進症の中で最も多いのがバセドウ病です。免疫の異常で甲状腺が刺激され、甲状腺ホルモンが過剰に産生・分泌される病気です。甲状腺の腫れ、動悸・頻脈・高血圧、手の震え、暑がり・多汗、食べても痩せる体重減少、筋肉が弱くなる、疲れやすくなる、不眠・イライラなどの精神症状、脱毛・かゆみなど皮膚症状が現れます。目を見開いて眼球が前にでるようなバセドウ病眼症を伴う場合もあります。
バセドウ病の検査
問診や触診を基本に、血液検査で甲状腺ホルモン、甲状腺刺激ホルモン、自己抗体を調べ、甲状腺エコー検査で甲状腺の血流や大きさを確認します。
バセドウ病の治療
抗甲状腺薬、放射性ヨウ素(アイソトープ)治療、手術の3つの治療法があります。日本ではほとんどの人が抗甲状腺薬による治療を行いますが、年齢・重症度・合併症・ご希望を踏まえ、最適な治療方針を決定します。状態や生活の変化などで治療法を途中で変えることもあります。
当院では抗甲状腺薬治療を行っています。他の治療法を希望される場合や、抗甲状腺薬の治療効果が乏しい場合・副作用で継続が難しい場合は、連携医療機関にアイソトープ治療や手術を依頼します。
バセドウ病に対する抗甲状腺薬
抗甲状腺薬は、甲状腺ホルモンが作られるときの酵素の働きを抑え、ホルモンの合成を少なくし、過剰な甲状腺ホルモン合成を抑える薬です。日本ではバセドウ病の9割以上の方が抗甲状腺薬で治療されます。
抗甲状腺薬には、チアマゾール(商品名:メルカゾール)とプロピルチオウラシル(商品名:チウラジール、プロパジール)がありますが、チアマゾールの方が、効果が現れるまでの時間が短く、副作用もやや少ないため、第一選択薬となります。ただし、妊娠を希望する場合や妊娠中・授乳期は胎児や母乳への影響からプロピルチオウラシルを選択します。
抗甲状腺薬は治療開始後、1ヶ月ほどで甲状腺機能の改善がみられます。採血結果と症状の経過を見ながら徐々に薬の量を減らし、1年から3年ほどで、維持量まで減らします。このときにバセドウ病の原因物質である甲状腺自己抗体が陰性化しているか、陽性のままかを確認して中止を検討します。甲状腺機能が正常になっていても、自己抗体が陽性の場合、抗甲状腺薬を中止すると7割程度の人が再発し、たとえ自己抗体が陰性化していても、3割程度の人が再発すると言われています。再発リスクがあるため、内服中止後も定期的に血液検査を受けていただきます。抗甲状腺薬の服用期間は2年~10年以上と人によって差があり、抗甲状腺薬の中止の見通しが立たない場合、そのまま抗甲状腺薬内服を続けるか、他の治療法に変更するかを相談します。
バセドウ病に対する抗甲状腺薬の副作用
バセドウ病に対する抗甲状腺薬の副作用は内服開始後2~3ヶ月以内に出ることが多く、この期間は2週間毎に受診をして副作用の有無を確認する必要があります。かゆみのある発疹・蕁麻疹などの皮膚症状(5~10%)を始めとして、無顆粒球症(1%未満)や肝機能障害(5%前後)、血管炎症候群(1%未満)などまれに重度の副作用が現れることがあるからです。
皮膚症状:服用開始後1~3週間で皮膚症状が現れたときには、軽度であれば抗ヒスタミン薬やステロイド外用薬を処方します。症状が強ければ、抗甲状腺薬を中止し、他の治療法を検討します。
無顆粒球症:無顆粒球症とは白血球(好中球)が著しく減少した状態です。細菌に対する免疫が弱まり、感染症が重症化する可能性がある、重い副作用です。無顆粒球症はほとんどの場合、抗甲状腺薬を開始後3ヶ月以内に起こるので、この期間は2週間毎の採血で好中球数を確認します。無顆粒球症は突然起こるため、抗甲状腺薬内服中に、高熱や悪寒、喉の痛みなどがあれば、抗甲状腺薬内服を中止して受診してください。
肝機能障害:バセドウ病自体でも肝機能障害が起こる場合がありますが、治療開始前よりも肝機能酵素の数字が上がっている場合、薬剤性の可能性があります。肝機能を定期的に確認し、一時的なものか、抗甲状腺薬を中止しなければならないほど重症かを判断します。
血管炎症候群:抗甲状腺薬の中でもプロピルチオウラシルにみられる副作用です。発熱・関節痛・筋肉痛・血痰・血尿がみられる場合があり、いつ発症するかわからないという難しさがあります。血管炎症候群を認めたら抗甲状腺薬を中止します。
無機ヨウ素治療
バセドウ病の方で、抗甲状腺薬と同時に無機ヨウ素薬を服用いただく場合があります。ヨウ素は甲状腺ホルモンの材料ですが、大量に摂取すると甲状腺ホルモン合成が抑制されるという特徴があります。無機ヨウ素治療の効果は4~5日ほどで現れるため、早く治療効果を得たいときに使用します。抗甲状腺薬のような副作用はありませんが、治療効果は2~3ヶ月ほどで消えるため、抗甲状腺薬も同時に内服します。バセドウ病が極めて軽症の場合にはヨウ素治療のみで経過を見ることもあります。
β遮断薬治療(ビソプロロール、アテノロール、プロプラノロールなど)
甲状腺中毒症により頻脈が強い場合、β遮断薬を使用します。脈を遅くする・血圧を下げる作用があるため、服用後に脈拍が1分間に60回以下になる、立ちくらみや低血圧などがあればβ遮断薬を中止して、受診してください。当院では起立性低血圧が起きにくいビソプロロールを少量から使用することが多いですが、状態に合わせて治療薬を選択します。
破壊性甲状腺炎
甲状腺中毒症の中に、甲状腺が破壊されて、甲状腺ホルモンが血中に過剰に漏れ出てしまう、破壊性甲状腺炎があります。破壊性甲状腺炎には、無痛性甲状腺炎と亜急性甲状腺炎があります。
無痛性甲状腺炎
無痛性甲状腺炎は甲状腺に炎症が起こり、破壊され、甲状腺ホルモンが血中に漏れ出て、甲状腺中毒症になる病気です。症状は動悸・頻脈、暑がり・多汗、不安・イライラなどバセドウ病と似ていますが、眼球突出や首の腫れは目立ちません。甲状腺には約2ヶ月分のホルモンが蓄えられているため、2ヶ月ほどは甲状腺からホルモンの漏出が続き、漏出が終われば、一時的に甲状腺ホルモンが低下した後、正常化します。自然に治るため、バセドウ病との鑑別が重要です。血液検査や臨床症状の経過、また甲状腺エコー検査で甲状腺の血流を評価することで鑑別を行います。
無痛性甲状腺炎の症状は一過性で自然に治るため、基本的には経過観察します。動悸・頻脈などの症状に、β遮断薬を使用する場合があります。
亜急性甲状腺炎
亜急性甲状腺炎はウイルス感染により甲状腺で炎症が起こり、破壊され、甲状腺ホルモンが血中に漏れ出て、甲状腺中毒症になる病気です。風邪のような症状の後、甲状腺片側の腫れ・痛み、甲状腺中毒症(倦怠感、動悸・頻脈、暑がり・多汗など)が続きます。甲状腺の腫れや痛みは発熱を伴い、発症した時と反対側に移動することもあります(クリーピング現症)。
触診で甲状腺に腫れや痛みがある、血液検査で炎症反応が高い、甲状腺ホルモンが高く甲状腺刺激ホルモンが低い、甲状腺エコーで疼痛部分に炎症の所見がある、といった所見から診断します。
甲状腺からホルモンの漏出が続き、漏出が終われば、一時的に甲状腺ホルモンが低下した後、自然に正常化します。痛みや発熱などの症状が軽い場合は消炎鎮痛薬で経過を見ますが、症状がつらければ、ステロイド治療を行います。薬を急にやめると亜急性甲状腺炎が再度悪化することがあるため、症状をみながら1-2週間ごとに徐々にステロイドを減らしていきます。
②甲状腺ホルモンが不足する甲状腺機能低下症
橋本病(慢性甲状腺炎)
自己免疫の異常で甲状腺に慢性の炎症が起こる病気です。20~50歳代の女性に多い病気ですが、橋本病の人のうち、甲状腺機能低下症になる人は約2割程度といわれています。橋本病では、甲状腺が破壊されて繊維化することで甲状腺が腫れることがあります。
甲状腺ホルモンが不足して甲状腺機能低下症になると、全身の代謝が悪くなり、浮腫、体重増加、コレステロール値の上昇、寒がり、皮膚の乾燥、脱毛、物忘れ・意欲の低下、徐脈、月経異常・不妊、便秘などの症状が現れます。
検査は、血液検査で抗甲状腺ペルオキシダーゼ抗体陽性、抗サイログロブリン抗体陽性、甲状腺エコーで診断します。血液検査で甲状腺機能が正常であれば治療を必要としませんが、半年~1年毎の経過観察が必要です。
甲状腺機能低下症があれば、甲状腺ホルモンの補充療法(チラーヂンS)を開始します。副作用がほとんど無い薬で、少量から徐々に増量して、投与量を調整します。一旦必要な量が決まれば数ヶ月に一度血液検査で甲状腺ホルモンを確認するだけで問題ありません。しかし、あくまで補充療法であり、症状が改善しても、内服をやめると機能低下症に戻ってしまいます。甲状腺機能低下が一過性か、永続性かを見分ける方法はなく、血液検査で経過を確認するしかありません。
医原性甲状腺機能低下症
バセドウ病のアイソトープ治療後や手術後に機能低下症になる場合があり、甲状腺ホルモン補充療法を行います。またバセドウ病については、抗甲状腺薬で甲状腺機能低下状態にした上で、甲状腺ホルモン薬を補充する方が、甲状腺機能を安定させやすい場合もあります。
③甲状腺のしこりや腫瘍
甲状腺にできる結節性の病変(しこり)で、触診でしこりがあると甲状腺エコー検査を行います。結節性病変の中で、良性のものには甲状腺腺腫、腺腫様甲状腺腫、嚢胞、機能性結節があり、悪性のものには、甲状腺癌と甲状腺リンパ腫があります。結節性病変のほとんどは良性です。
甲状腺の細胞が増殖してしこりが1つできるものが甲状腺腺腫、甲状腺全体に増殖性の変化が起きて2つ以上しこりができるものが腺腫様甲状腺腫です。液体成分が貯まっているしこりを嚢胞といいます。甲状腺ホルモンを過剰に作る結節を機能性結節といいます。
甲状腺腺腫や腺腫様甲状腺腫のほとんどは治療せず、経過観察を行い、大きさが3~4cm以上になると手術が検討されます。嚢胞は大きい場合、針を刺して中の液体を吸い出して小さくすることができます。嚢胞が液体の貯留を繰り返す場合は連携医療機関でエタノール注入療法を検討します。また、機能性結節に対しても連携医療機関でエタノール注入療法やアイソトープ治療を検討します。
一方、甲状腺にできる悪性のしこりは癌で、甲状腺癌の約90%は甲状腺乳頭癌です。甲状腺乳頭癌は性質がおとなしい腫瘍で、早期発見すれば手術可能で、寿命に影響しないことがほとんどです。他にも濾胞癌や髄様癌、低分化癌、未分化癌、悪性リンパ腫があり、悪性が疑われるしこりに対しては連携医療機関で穿刺吸引細胞診を行います。穿刺吸引細胞診は、腫瘍に直接注射針を刺して細胞を採取し、病理診断で良性か悪性かを判定します。
乳頭癌、濾胞癌、髄様癌、低分化癌であれば手術を検討します。すでに転移があるなど進行癌ではアイソトープ治療が行われます。未分化癌は癌が増殖するスピードが速く、治療は抗癌剤や放射線療法になります。悪性リンパ腫も甲状腺が急に大きくなり、抗癌剤や放射線療法を行います。
当院での甲状腺診療体制
当院では、内分泌専門医が甲状腺疾患を総合的に評価し、患者さん一人ひとりの状態に合わせた診療を行っています。血液検査だけでなく、画像検査による経過観察を組み合わせ、正確な診断と長期的な管理を行います。
内分泌疾患について
下垂体疾患について
下垂体は脳の奥にある小さな臓器で、成長ホルモン(GH)、甲状腺刺激ホルモン(TSH)、副腎皮質刺激ホルモン(ACTH)、性腺刺激ホルモン(LH・FSH)、乳汁分泌ホルモン(PRL)などを分泌し、全身のホルモンバランスを保つ司令塔の役割を担っています。
下垂体に異常が生じると、むくみ、体重変化、だるさ、血圧変動、血糖変動、電解質異常(NaやKなど)、月経異常、性機能低下など、さまざまな症状が現れます。
下垂体腫瘍
下垂体腫瘍には、ホルモンを過剰に産生する腫瘍と、産生しない腫瘍があります。腫瘍が大きくなると、頭痛や視神経の圧迫による視野障害を来すことがあります。
ホルモン産生腫瘍には、成長ホルモン過剰による先端巨大症、プロラクチン過剰によるプロラクチノーマ、ACTH過剰によるクッシング病、TSH過剰によるTSH産生腫瘍などがあります。これらは糖尿病や高血圧、骨・関節障害などを認めることも多く、専門的な評価が必要です。一方、ホルモンを産生しない非機能性下垂体腫瘍でも、腫瘍により正常下垂体が圧迫されて下垂体機能低下症を起こすことがあります。
下垂体機能低下症
下垂体から分泌されるホルモン(GH、TSH、ACTH、LH・FSHなど)が不足する病気です。
不足する下垂体ホルモンの種類により、全身に様々な症状が出るため、適切に補充を行うことが大切です。下垂体手術やガンに対する免疫チェックポイント阻害薬投与、女性では分娩時の大量出血によって下垂体機能低下症が起こることがあります。
当院での下垂体診療
血液検査によるホルモン評価を行い、必要に応じて頭部MRI・CT検査を連携医療機関に依頼します。詳しい内分泌機能の評価や治療が必要な場合は、大学病院などの専門施設と連携し、安心して検査・治療を受けていただく体制を整えています。
副甲状腺疾患について
副甲状腺は甲状腺の裏側にある小さな臓器で、副甲状腺ホルモン(PTH)を分泌して血中のカルシウム濃度を一定に保つ働きがあります。PTHは、骨・腎臓・腸管に作用してカルシウムとリンのバランスを調整しています。
主な副甲状腺疾患
原発性副甲状腺機能亢進症
原発性副甲状腺機能亢進症は、副甲状腺の腺腫などによりPTHが過剰に分泌される病気です。高カルシウム血症を起こしますが、初期には症状が乏しいことが多く、進行すると多尿による脱水、だるさ、腎機能障害、腎結石、骨粗鬆症などを引き起こします。
続発性副甲状腺機能亢進症は、慢性腎機能障害がある方や維持透析療法中の方で、ビタミンD不足や高リン血症が原因で、副甲状腺が腫れる状態です。骨粗鬆症や血管が石灰化するリスクが高くなり、全身管理が必要となります。
副甲状腺機能低下症
副甲状腺機能低下症はPTH分泌が不足することで、低カルシウム血症を起こし、手足・口の周りのしびれ、筋肉のけいれんなどが生じます。甲状腺や副甲状腺の手術後、自己免疫性疾患、先天性疾患が原因となります。
当院での副甲状腺診療
血液検査、尿検査、副甲状腺エコー検査などから総合的に診断します。原発性副甲状腺機能亢進症では手術が必要かを判断するために、連携医療機関へ紹介します。副甲状腺機能低下症では、活性型ビタミンD製剤やカルシウム製剤による治療を行い、血中カルシウムの安定化と合併症の評価を行います。
副腎疾患について
副腎は腎臓の上にある左右一対の小さな臓器で、生命維持に必要不可欠なホルモンを分泌しています。副腎は外側の副腎皮質と内側の副腎髄質から構成され、それぞれ異なるホルモンを分泌します。
副腎皮質はアルドステロン、コルチゾール、アンドロゲンを分泌します。アルドステロンは腎臓に作用し、ナトリウムと水分の再吸収、カリウムの排泄を調節し、血圧や体液量を調節します。コルチゾールは糖・脂質・蛋白の代謝に関わり、血圧や血糖の調節、ストレスへの適応、免疫反応の調節に重要な役割を果たします。アンドロゲンは、性ホルモンで、思春期以降の体毛や皮脂分泌、筋肉量の維持に関わっています。
一方、副腎髄質から分泌されるアドレナリン・ノルアドレナリンは、急激なストレスに対応できるよう、心拍数・血圧・血糖値を上げる役割を担っています。
これらのホルモンが過剰または不足すると、血圧異常、血糖異常、体重変化、筋力低下、強い倦怠感、精神症状など、全身にさまざまな症状が現れます。
主な副腎疾患
原発性アルドステロン症
副腎の過形成や腫瘍により、アルドステロンが過剰に分泌される病気で、二次性高血圧の代表的な原因のひとつです。難治性の高血圧や、低カリウム血症を伴う高血圧の中に、実は原発性アルドステロン症が隠れていることは少なくありません。
治療には、薬物療法(アルドステロン拮抗薬)と手術があります。一般的な高血圧よりも心血管合併症のリスクが高く、適切な診断と早期治療が大切です。
複数の降圧薬を内服していても血圧が十分に改善しない方、低カリウム血症を指摘されたことがある方は、是非一度、内分泌専門医へご相談ください。
クッシング症候群
コルチゾールの分泌が過剰になる病気で、顔や体の中心部に脂肪がつきやすく(満月様顔貌や中心性肥満)、体重増加、筋力低下、皮膚が薄く内出血が目立つ、骨粗鬆症、高血圧、糖尿病などの症状を引き起こします。副腎腫瘍がコルチゾールを過剰分泌するタイプと、下垂体やその他の腫瘍からACTHが過剰に分泌されることでコルチゾール値が上昇するタイプがあります。
体の免疫力が低下して重症感染症のリスクが上昇するほか、骨密度低下、難治性高血圧、糖尿病の原因になります。内服薬でコントロールすることが難しく、手術可能であれば手術を行います。診断時点ですでにコルチゾール濃度がかなり高く、免疫力が著明に低下している場合は、手術前から早期に内服治療を開始する必要があります。
褐色細胞腫
褐色細胞腫は、副腎髄質からアドレナリンやノルアドレナリンなどのカテコラミンが過剰に分泌される腫瘍です。これらの過剰なホルモンにより、発作性・持続性の高血圧、動悸、発汗、頭痛、不安感やパニック様症状などを来します。血圧の変動が大きくなり、放置すると心血管合併症を引き起こすリスクが高くなります。
褐色細胞腫は転移することもある腫瘍で、治療の基本は外科手術です。手術前後には適切に降圧薬と体液量の調整が必要で、大学病院などと連携して診療を行います。
副腎皮質機能低下症
副腎皮質機能低下症は、副腎皮質から分泌されるコルチゾールやアルドステロンが不足する病気です。自己免疫性副腎皮質機能低下症(Addison病)をはじめ、感染症、副腎切除術、下垂体機能低下症、長期のステロイド治療(医原性副腎皮質機能低下症)などが原因となります。
コルチゾール不足により、強い倦怠感、食欲低下、体重減少、低血圧、低血糖などの症状が現れ、皮膚や粘膜に色素沈着(手のひらが黒くなる)を伴うことがあります。症状は徐々に進行するため、診断に時間がかかることがあります。
治療の基本は、コルチゾール補充療法です。適切に内服を継続すれば、他の人と変わらない日常生活を送ることができます。発熱・感染症・手術・外傷など、強いストレスがかかる時には、体内で必要となるコルチゾール量が増加するため、このような時にはステロイド内服量を一時的に増量する対応が不可欠です。対応が遅れると、ショックや意識障害など、副腎クリーゼという命に関わる状態となる可能性があります。
当院では、補充療法の用量調整に加え、シックデイ時の具体的な対応方法についても指導します。必要に応じて連携医療機関に定期的な画像検査を依頼し、安全な長期管理を行います。